摘 要:目的 探析带状疱疹后神经痛的治疗方案,并结合普瑞巴林治疗以及其他药物开展对比试验,进而调研临床疗效。方法 选取在鞍钢集团公司总医院门诊治疗的80例带状疱疹后神经痛患者作为研究对象,时间为2020年1月至2021年1月,以随机方式分为两组,每组40例。对照组患者口服卡马西平药物治疗,观察组患者口服普瑞巴林药物治疗,比较两组患者治疗前后疼痛程度、治疗效果及药物不良反应发生率。结果 治疗前,两组患者的疼痛程度对比无差异(P> 0.05);观察组患者的疼痛程度在治疗后1周、2周和4周均轻于对照组(P <0.05);观察组治疗总有效率显著高于对照组(P <0.05);两组均伴有轻度的嗜睡、头晕,观察组有1例患者因为眩晕退出研究。观察组患者用药不良反应发生率为15.38%,低于对照组的25.00%(P <0.05)。结论 普瑞巴林用于治疗带状疱疹后神经痛患者的效果显著,可促使患者的疼痛症状尽快消失,且无严重不良反应,耐受性好。
关键词:带状疱疹 神经痛 普瑞巴林 疼痛程度
带状疱疹是临床上最为常见的皮肤科疾病之一,它发生于各个年龄段的群体中,该疾病发病急,同时还具有一定的传染性,已严重给社会带来了危害,因此,需要及时进行有效的治疗措施来控制病情。如果没有在最佳的治疗时机进行治疗,没有得到正确的治疗,将会出现痛觉敏化和痛觉缺失,从而出现带状疱疹后遗神经痛。该疾病的临床症状强烈对患者正常工作及睡眠均产生了极大影响,使患者的生活质量大幅度下降。因此需要快速进行镇痛治疗。临床上通常采取传统非甾体消炎药以及麻醉性镇痛药,但是治疗效果不太理想,并且容易产生较多的不良反应,也存在一定的局限性[4-5]。普瑞巴林药物具有镇痛、抗惊厥功效,可应用于治疗该疾病上。为此,本研究旨在探析带状疱疹后神经痛的治疗方案,并结合普瑞巴林治疗以及其他药物开展对比试验,进而调研临床疗效。1 资料与方法
1.1 一般资料
选取在鞍钢集团公司总医院门诊治疗的80例带状疱疹后神经痛患者作为研究对象,时间为2020年1月至2021年1月,以随机方式分为两组,每组40例。对照组中,男性女性比例为18∶22;年龄在40~68岁,平均年龄(51.48±4.37)岁。观察组中,男性女性比例为16∶24,年龄在41~63岁,平均年龄(53.88±3.27)岁。所有患者均签署知情同意书。将两组患者的一般资料进行比较之后,P>0.05,符合本次研究要求。
1.2 纳入与排除标准
纳入标准:带状疱疹的皮损已痊愈,但仍有剧烈、持续性、顽固性疼痛,且疼痛超过1个月。排除标准:无带状疱疹病史的患者;神经、肝、肾功能不全患者;存在系统疾病患者;凝血功能障碍患者。
1.3 方法
对照组患者接受卡马西平药物进行治疗,第1天口服1次,共100 mg,第2天口服2次,共200 mg,第3天口服3次,共300 mg,稳定剂量,连续药物治疗7 d后,增加剂量为每次200 mg,每日3次,连续用药物28 d。观察组患者选择口服普瑞巴林药物进行治疗,第1天口服1次,共75 mg,第2天口服2次,共150 mg,或者每次50 mg,每日3次(150 mg/d)。在1周内根据疗效及患者耐受性增加至每次150 mg,每日2次(300 mg/d)。稳定剂量,连续用药28 d。还要观察患者的用药反馈。
1.4 评价标准
观察两组患者治疗前及治疗后1周、2周和4周的疼痛强度变化,并进行比较。患者的疼痛强度可采取视觉模拟量表(Visual Analogue Scale,VAS)进行评估,指导患者自行判定相应的疼痛程度,0~10分,分数值越高,代表患者的疼痛越明显。在治疗4周后,观察两组患者的治疗总有效率。
1.5 统计学方法
采用spss 17.0统计学软件对数据进行分析。疼痛改善程度采用(±s)表示,组间比较行t检验;治疗效果采用[n(%)]表示,组间比较行χ2检验;P<0.05表示存在统计学差异。2 结果
2.1 两组疼痛程度改善情况对比
观察组患者的疼痛程度在治疗后1周、2周和4周均轻于对照组(P<0.05)。见表1。
表1 两组疼痛程度改善情况对比(±s)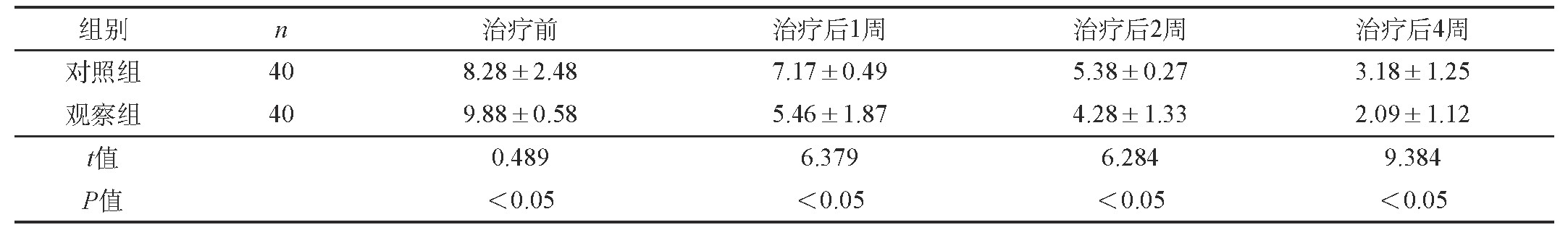
2.2 两组治疗效果比较
观察组患者在接受治疗后的临床总有效率要明显高于对照组(P<0.05)。见表2。
表2 两组治疗效果比较[n(%)]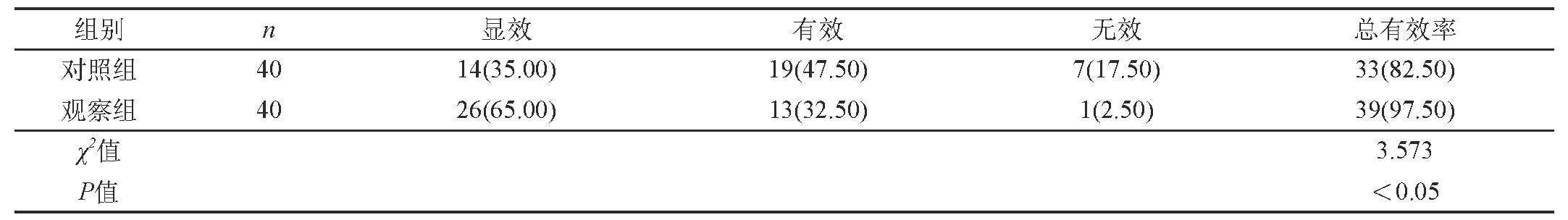
2.3 两组患者在用药期间不良反应发生情况比较
两组患者在接受药物指导时均伴有轻度的头晕、疲劳。观察组中有1例患者因出现眩晕而退出本次研究,在停用药物后约1周恢复正常。观察组39例患者中,总不良反应发生率为15.38%(其中出现嗜睡、头晕的各有2例,消化道症状以及周围性水肿各1例),40例对照组患者中,总不良反应发生率为25.00%(其中出现头晕3例,嗜睡2例,消化道症状4例,出现周围性水肿1例)观察组不良反应发生率低于对照组(P<0.05)。3 讨论
带状疱疹后神经痛是由于带状疱疹患者在急性期疱疹皮损愈合结痂脱落后仍出现或遗留的烧灼、刀割、电击、针刺、紧束样等性质的疼痛,多有痛觉异常和痛觉敏感异常[6-7]。疱疹治愈后,往往会有一部分患者还会感到疼痛,临床上称为带状疱疹后神经痛,这种现象与人体的免疫力有关,年龄越大,免疫力越低,因此就容易遗留该疾病,患者在长期的病痛影响下,出现睡眠质量不佳、心情郁闷烦躁等症状,给患者的生活质量带来了一定影响[8-10]。其临床治疗具有很大的挑战,是治疗疼痛的难题之一。带状疱疹后神经痛的系统治疗药物包括抗癫痫类药物、阿片类镇痛药物、三环类抗抑郁药物以及环氧化酶抑制药物,局部治疗药物包括非甾体类抗感染药物、神经阻滞药物、利多卡因贴剂、辣椒碱软膏等,其他物理治疗包括窄波紫外线照射、半导体激光等[11-12]。
目前临床治疗该疾病的最佳方法采取加巴喷丁、卡马西平等抗癫痫类药物,并结合营养抗抑郁药物以及神经类药物,但是该治疗措施不是很显著。有些情况较严重的患者还要采取神经阻滞进行治疗,但这种治疗措施许多患者都接受不了[13-14]。因此,需要选择一种安全、有效的治疗方法,普瑞巴林具有抗镇静、镇痛及抗焦虑的作用,是神经内科的常用药物。以快速应用于临床治疗带状疱疹后神经痛。普瑞巴林除了对带状疱疹后神经痛症状起到一定的改善作用,还具有一定的耐受性,同时,还可以缓解患者的负面情绪,改善患者的失眠症状[17]。在2010年普瑞巴林将被英国国家临床评价研究所被誉为治疗中枢疼痛以及外周神经病理性疼痛的一线药物。普瑞巴林作为带状疱疹后神经痛的一线用药,作用机制为减少钙离子依赖神经递质的释放,从而发挥镇痛、抗惊厥及抗焦虑的效果[18-19]。
在本次试验中可看出,使用普瑞巴林药物时,应该注意用量,可以达到起效快,能够在最短的时间缓解患者的症状,并且疗效持久,将每日用药量控制在75~150 mg,患者在服用药物时也方便,从而提高患者遵医嘱用药,快速缓解患者的焦虑情绪,从而改善患者的睡眠质量。在服用卡马西平,见效较慢,在用药的3~5天才起效,因此,在用药时要缓慢加大药量,在用药1~2周后,根据患者的病情增减药量,要想缓解患者的临床症状一般每日使用的剂量为≥600 mg,如果在治疗期间,用药剂量比较大的话,患者容易产生不良反应,且患者在用药时不方便,从而导致患者不能够按时按量用药,此外,患者的睡眠质量及焦虑等心理情绪也没有得到很好的改善[20]。本研究结果显示,两组患者在治疗前的疼痛程度对比无差异(P>0.05);观察组患者的疼痛程度在治疗后1周、2周和4周均轻于对照组(P<0.05);观察组治疗总有效率显著高于对照组(P<0.05);两组患者均出现轻度的乏力、头晕症状。观察组有1例患者因为眩晕而退出本次试验。观察组患者用药不良反应发生率更低(P<0.05)。
综上所述,带状疱疹后神经痛患者在治疗时选择普瑞巴林进行治疗,具有显著的治疗效果,可以有效缓解患者的临床症状,使其免受疼痛的影响,且无严重不良反应,耐受性好。
参考文献
[1]刘大船,杨丽丽,吴玉鹏,等.脉冲射频联合普瑞巴林治疗带状疱疹后神经痛的疗效及对血清炎症因子和免疫水平的影响[J].中国现代医学杂志,2020,30(24):24-29.
[2]刘炯峰,赖尚导,曾祥鑫,等.硬膜外阻滞联合普瑞巴林治疗带状疱疹后神经痛的临床研究[J].广州医科大学学报,2019,47(6):86-89.
[3]李保华.超声透皮给药联合普瑞巴林治疗带状疱疹后神经痛效果观察[J].中国实用神经疾病杂志,2018,21(22):2523-2528.
[4]龚少智,黄发清,鲁昌宇,等.复方利多卡因乳膏联合普瑞巴林治疗带状疱疹后神经痛35例临床观察[J].安徽医药,2020,24(3):597-599.
[5]王萍,曹一秋,陆捷洁,等.普瑞巴林治疗带状疱疹后神经痛临床效果观察[J].河北医科大学学报,2019,40(3):339-341,346.
[6]曾祥鑫,罗荣,刘炯峰,等.硬膜外阻滞联合普瑞巴林治疗带状疱疹后神经痛的疗效及对睡眠质量的影响[J].包头医学院学报,2020,36(6):4-5.
[7]邓田睿,刘璐坤,范新宇,等.温阳活血汤加减联合普瑞巴林治疗带状疱疹后神经痛的临床观察[J].基层医学论坛,2020,24(7):991-992.
[8]许教雄,黄桃源.A型肉毒素皮内注射联合普瑞巴林治疗带状疱疹后神经痛的疗效和安全性评价[J].皮肤病与性病,2019,41(4):528-530.
[9]蔡昀方,陈桂英,刘春喜,等.脊神经根脉冲射频联合普瑞巴林治疗带状疱疹后神经痛的疗效观察[J].现代实用医学,2020,32(8):936-937.
[10]孙文垚,刘采采,林伟,等.度洛西汀联合普瑞巴林治疗带状疱疹后神经痛的短期疗效[J].实用疼痛学杂志,2019,15(4):289-292.
[11]王琳,耿菁.普瑞巴林治疗带状疱疹后神经痛临床效果观察探究[J].山西医药杂志,2020,48(11):1425-1427.
[12]陈志龙,李志伟,李水娇,等.普瑞巴林治疗带状疱疹后神经痛的临床研究[J].中国医学创新,2021,18(14):51-55.
[13]蔡昀方,陈桂英,刘春喜,等.脊神经根脉冲射频联合普瑞巴林治疗带状疱疹后神经痛的疗效观察[J].现代实用医学,2020,32(8):936-937.
[14]罗家胜,梁海莹,欧阳洪,等.普瑞巴林治疗带状疱疹后神经痛的临床疗效和安全性[J].深圳中西医结合杂志,2020,30(2):117-118.
[15]李芃,高英,姚鹏,等.洛芬待因治疗带状疱疹后神经痛44例[J].医药导报,2020,39(12):1704-1707.
[16]袁改能,徐锐,施丽燕,等.脉冲射频温度和时长对带状疱疹后神经痛疗效影响的临床研究[J].中国疼痛医学杂志,2020,26(10):753-757.
[17]刘大船,杨丽丽,张静,等.普瑞巴林联合盐酸羟考酮治疗带状疱疹后神经痛的疗效观察[J].中国临床医生杂志,2021,49(7):800-802.
[18]唐卓润,梁天梅.醋酸泼尼松片辅助治疗带状疱疹后神经痛的效果及对睡眠的影响[J].中外医学研究,2020,18(22):137-139.
[19]党莎杰,卫文博,卫凌,等.普瑞巴林联合B超引导胸椎旁神经阻滞治疗带状疱疹后神经痛30例[J].安徽医药,2020,24(6):1117-1120.
[20]金学廷.单唾液酸四己糖神经节苷脂联合普瑞巴林和甲钴胺治疗带状疱疹后神经痛效果分析[J].中国医学前沿杂志(电子版),2020,12(4):94-97.

